EHR-programvareutvikling: Slik bygger du et system i 2025?
Overfylte arkivskap og feilplasserte pasientjournaler er i ferd med å bli en saga blott. Hvordan? EHR-programvareutvikling er svaret.
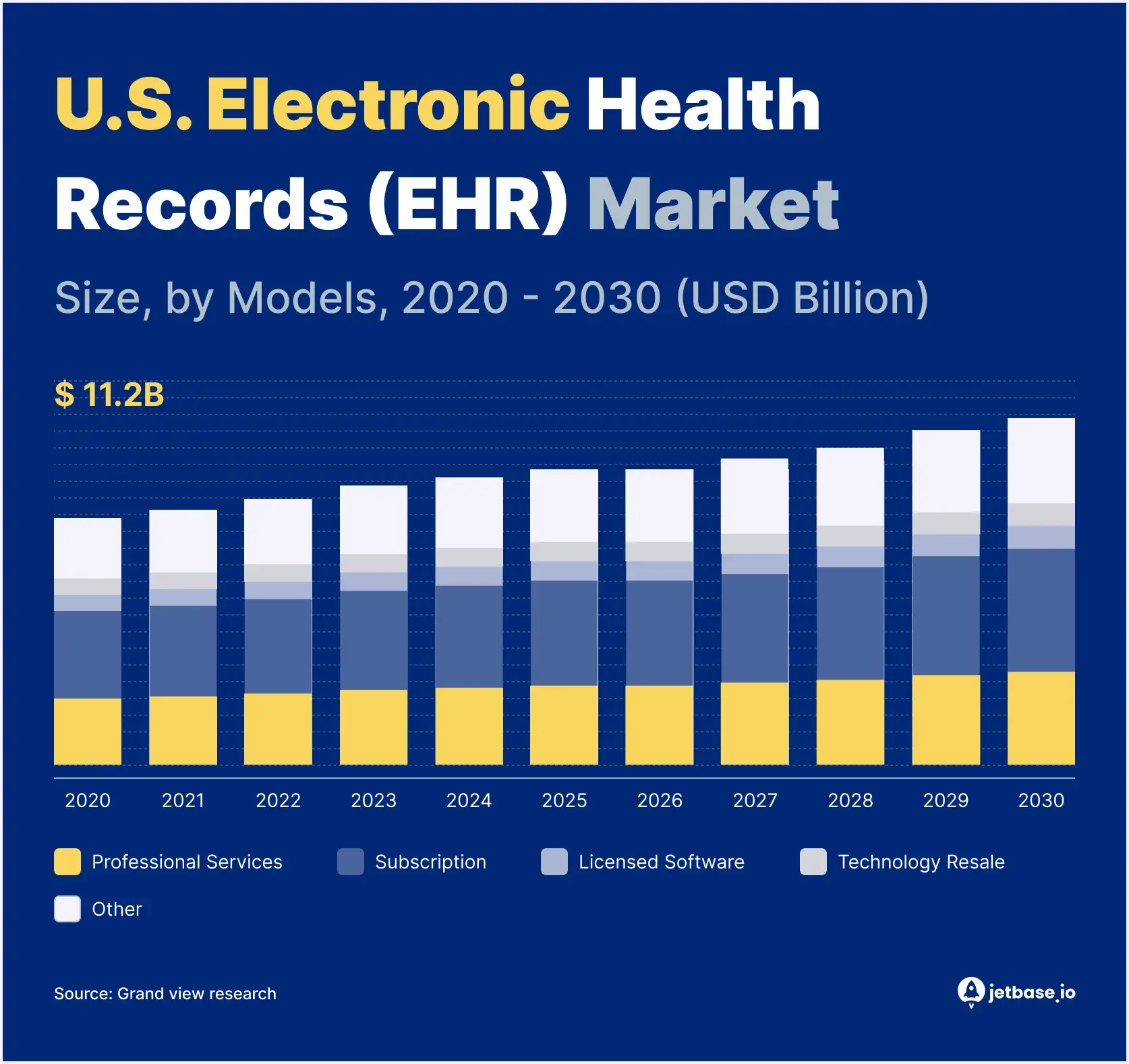
Elektroniske helsejournaler (EHR) er en måte å lagre og administrere pasientdata digitalt. Og, enda viktigere, strømlinjeforme arbeidsflyt og fakturering. Med et globalt marked som vokser fra $29 milliarder i 2023 til over $38 milliarder innen 2030, kan du ikke unngå å erkjenne EHR-systemenes betydning for pasienter, leger og entreprenører.
Med utgangspunkt i JetBases tidligere diskusjon om programvareutvikling for helsesektoren, la oss utforske en spesifikk type – EHR-systemer. Les videre for å oppdage de essensielle funksjonene de bør ha, fordelene de tilbyr, og utfordringene du kan møte. Det viktigste er at du lærer kjernetrinnene for å bygge et EHR-system i 2025.
Hva er et EHR-system?
Et EHR-system er programvare som lagrer en pasients komplette medisinske historie. Informasjonen det vanligvis inneholder (men ikke er begrenset til) inkluderer følgende:
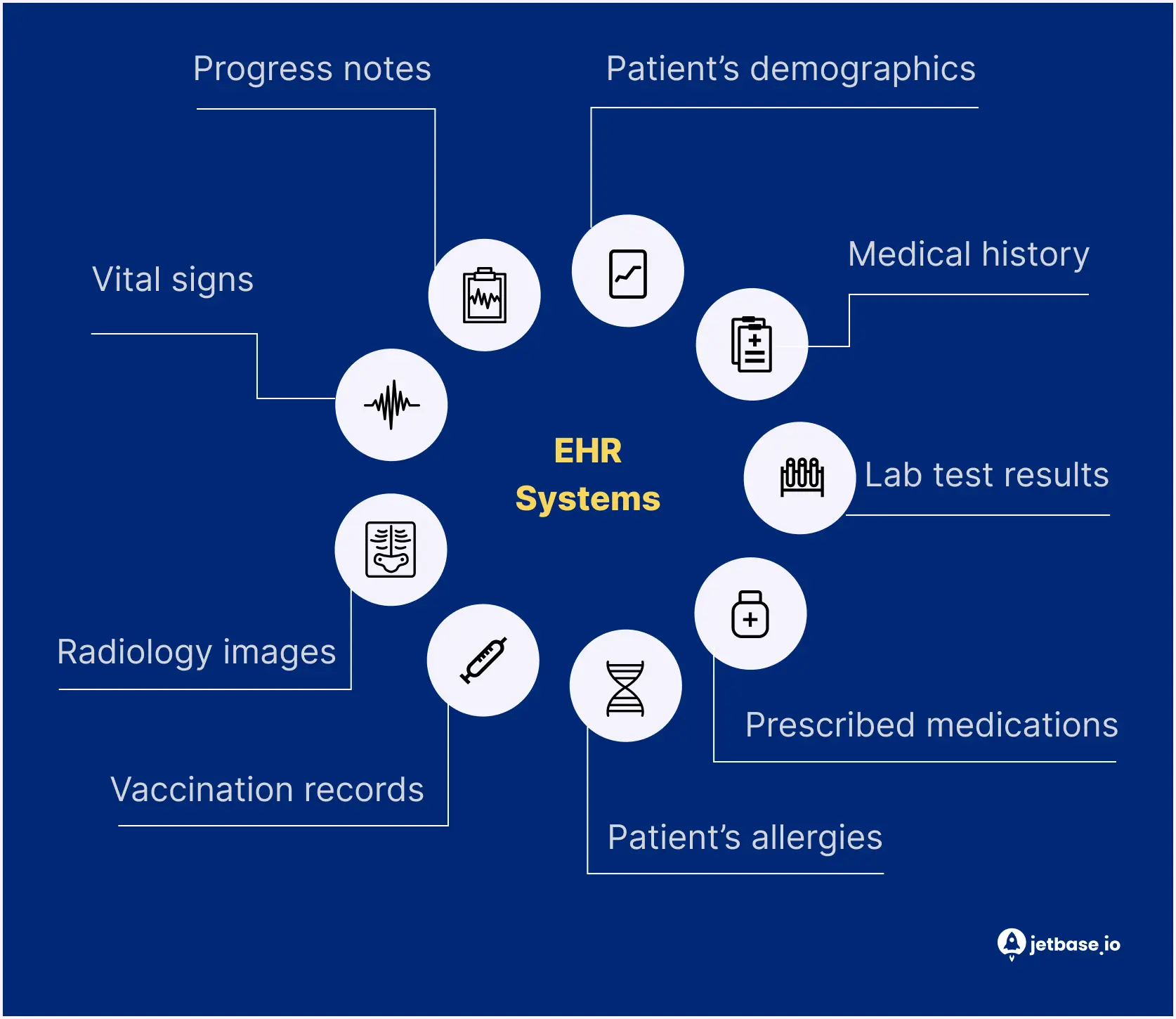
EHR-systemet lar enhver autorisert person involvert i en pasients behandling få tilgang til, administrere og dele disse journalene. Derfor kan leger, laboratorieadministratorer, farmasøyter, og selvfølgelig, pasientene selv dra nytte av EHR.
EHR vs. EMR vs. programvare for praksisadministrasjon: Viktige forskjeller
Når du arbeider med utvikling av EHR-systemer, kan du støte på begreper som EMR og programvare for praksisadministrasjon. Selv om disse ofte brukes om hverandre, er de forskjellige løsninger. La oss utforske forskjellene mellom dem:
- Elektronisk helsejournal (EHR). En EHR gir en helhetlig oversikt over en pasients helse og kombinerer data fra ulike kilder (laboratorier, apoteker, sykehus osv.). Den fokuserer på pasientsentert omsorg og inkluderer informasjon utover en spesifikk helseleverandørs kontor.
- Elektronisk medisinsk journal (EMR). Sammenlignet med en allsidig EHR, inneholder et EMR-system en pasients historie innenfor en spesifikk helseorganisasjon. Betrakt det som en digital versjon av en vanlig papirjournal som ikke integrerer data fra eksterne kilder.
- Programvare for praksisadministrasjon. I motsetning til EHR-er og EMR-er som håndterer den kliniske delen av helseorganisasjonen, dekker programvare for praksisadministrasjon administrative oppgaver. Den inneholder vanligvis funksjoner for avtalehåndtering, fakturering og forsikringskrav, og kan integreres med EHR- eller EMR-systemer eller ikke.
Typer EHR-systemer
Det finnes to hovedtyper av EHR-systemer: lokalt hostet og skybasert. Før du starter EHR-utviklingen, velg hvilken type som passer best for dine krav. Vurder flere faktorer: budsjett, IT-infrastruktur og ønsket kontrollnivå. Her er en oversikt over begge typer for å hjelpe deg med å ta et valg.
Lokalt hostede vs. skybaserte EHR-løsninger
Basert på distribusjonsmodellen finnes det to typer EHR-løsninger:
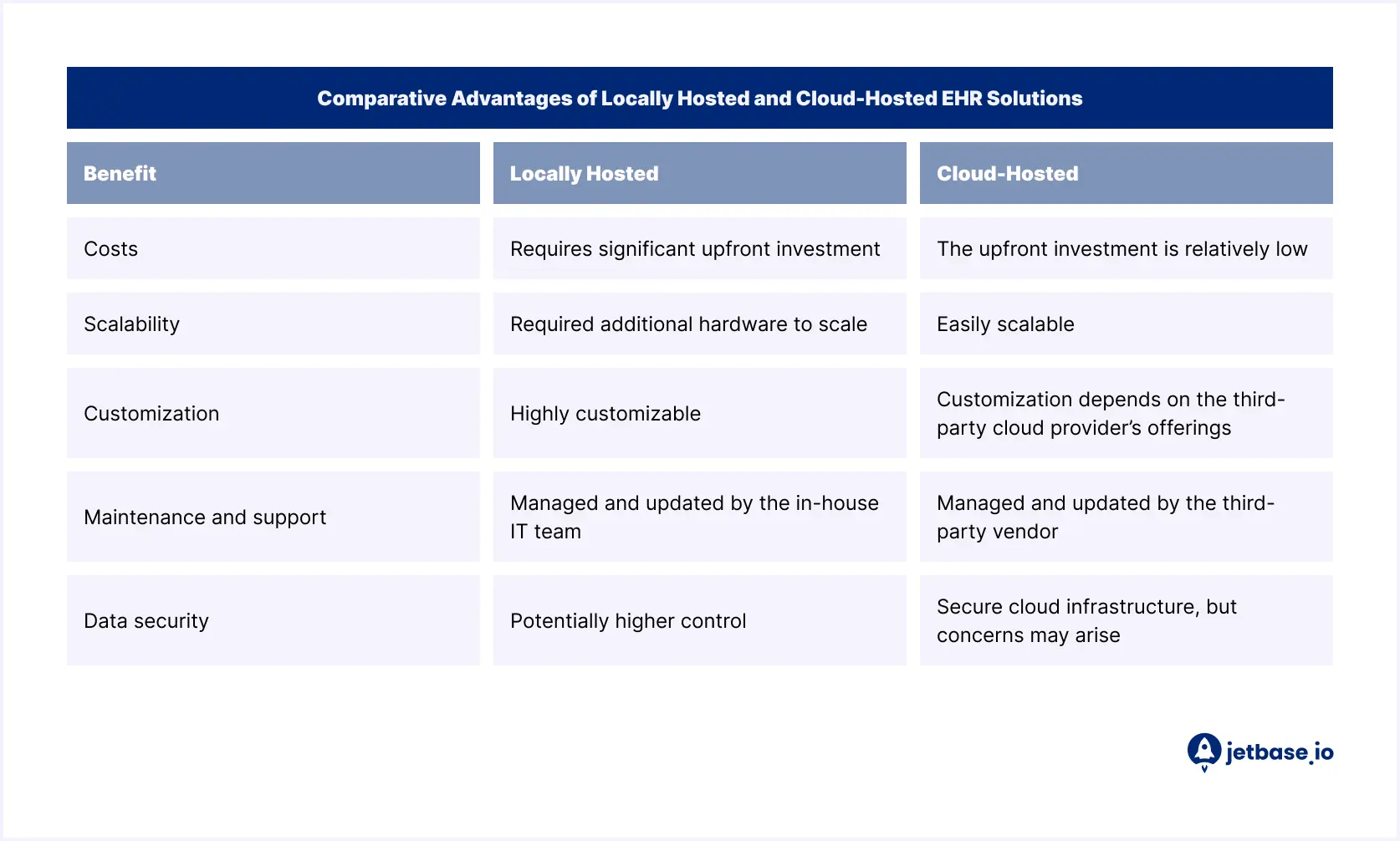
- Lokalt hostet. Også kjent som lokale løsninger, installeres og vedlikeholdes disse EHR-systemene på lokale servere ved helsepersonellets kontor. I denne tilnærmingen administrerer og oppdaterer det interne IT-teamet maskinvare, programvare og sikkerhetsinfrastruktur.
- Skybasert. Disse EHR-løsningene bruker eksterne servere og infrastruktur administrert av tredjeparts skytjenesteleverandører (f.eks. Google Cloud, Microsoft Azure, Amazon Web Services). Helsepersonell får tilgang til systemet via Internett uten å bekymre seg for lokal maskinvare eller programvareinstallasjon og -vedlikehold.
Komparative fordeler med lokalt hostede og skybaserte løsninger
Valg av riktig distribusjonsmodell avhenger av dine spesifikke behov og prioriteringer. La oss se på fordelene med hver EHR-løsning, både lokalt hostet og skybasert:
Kjernefordeler med EHR-programvare
Å bygge et EHR-system er mer enn bare å skape en enkelt kilde til sannhet for pasienter, leger og helseinstitusjoner. Det handler også om å gjøre livet enklere for alle interessenter gjennom følgende fordeler:
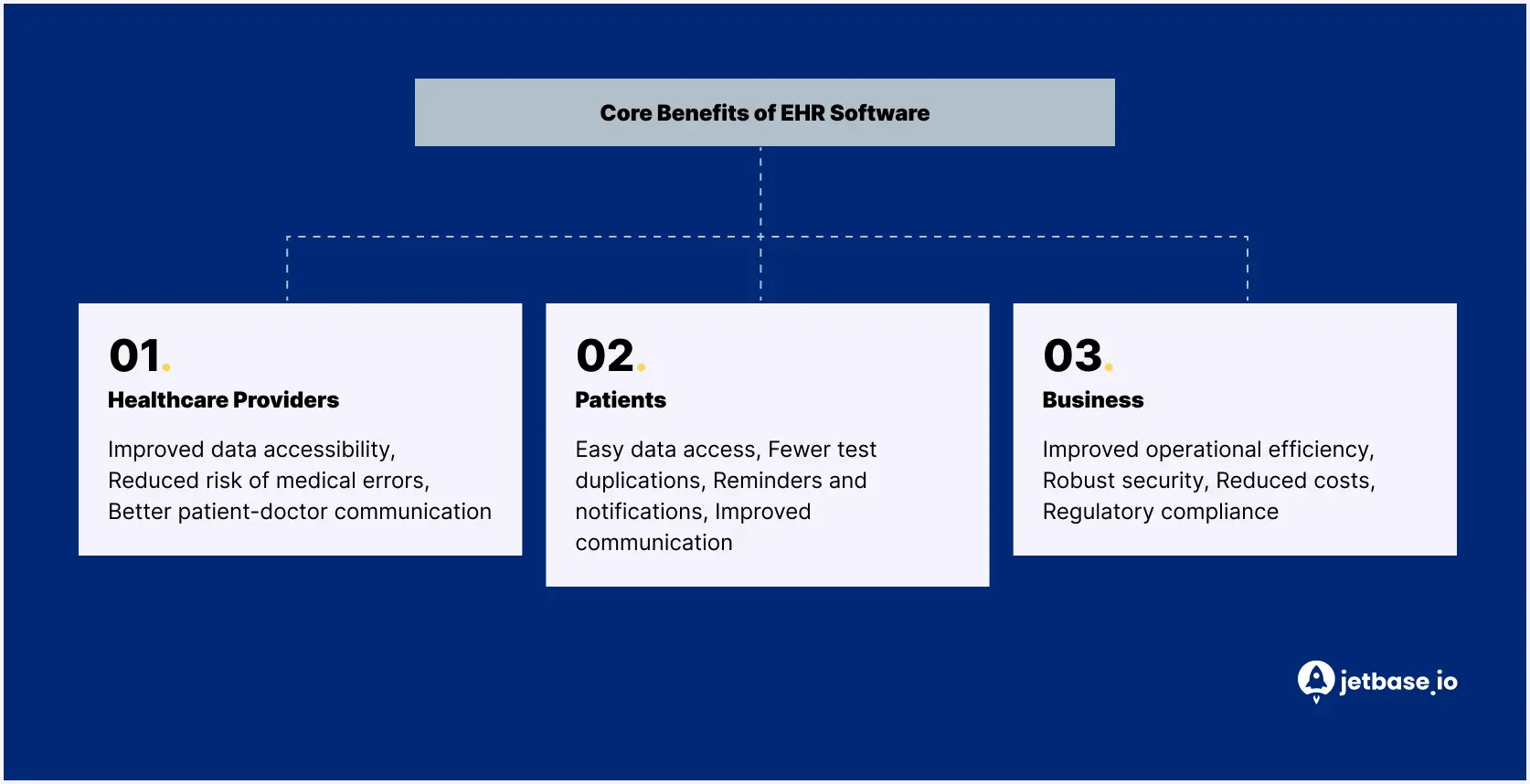
Fordeler for helsepersonell
Slik drar leger og annet medisinsk personell nytte av utvikling av EHR-programvare:
- Forbedret datatilgjengelighet. EHR-systemer lar helsepersonell få øyeblikkelig tilgang til pasientjournaler uten å måtte søke gjennom bunker med papirjournaler. Som et resultat kan leger levere pasientbehandling raskere og mer presist.
- Redusert risiko for medisinske feil. Ved å ha alle nødvendige pasientdata for hånden, kan helsepersonell ta bedre behandlingsbeslutninger. De kan sjekke medikamentinteraksjoner, allergier og andre uønskede reaksjoner pasienten måtte ha for å unngå feil medisinskriving og andre feil.
- Bedre pasient-lege-kommunikasjon. EHR-systemer forenkler interaksjonen mellom pasienter og helsepersonell gjennom funksjoner som timebestilling, meldinger og sømløs datautveksling.
Fordeler for pasienter
Med EHR-løsninger får pasienter et mer komplett bilde av egen helse og mange andre fordeler:
- Enkel datatilgang. Pasienter kan se sine testresultater, medisiner, vaksinasjonsjournaler og behandlingsplaner online via dedikerte pasientportaler, noe som gir dem større involvering i egne helsebeslutninger.
- Færre dupliseringer av tester. EHR-systemer bidrar til å forhindre duplisering av tester ved å registrere tidligere utførte tester. Dette sparer pasienter tid og penger, og eliminerer unødvendig ubehag.
- Påminnelser og varsler. EHR-systemer kan sende pasienter avtalepåminnelser, påfyllsvarsler for medisiner og andre behandlingsvarsler.
- Forbedret kommunikasjon. EHR-løsninger lar pasienter enkelt kommunisere med helsepersonell og motta rettidig omsorg eller støtte for behandling av kroniske sykdommer.
Forretningsmessige og operasjonelle fordeler for medisinsk praksis
Foruten pasienter og leger, gagner EHR-løsninger hele sykehus og medisinske praksiser. Fordelene er som følger:
- Forbedret operasjonell effektivitet. EHR-systemer inkluderer vanligvis funksjoner for timebestilling, fakturering og rapportering. På denne måten automatiserer sykehus oppgaver og frigjør tid for personalet.
- Robust sikkerhet. EHR-systemer bruker vanligvis sterke sikkerhetstiltak som multifaktorautentisering, digitale signaturer, kryptering og tilgangskontroller. Dette sikrer et høyt nivå av databeskyttelse.
- Reduserte kostnader. EHR-utvikling er kostnadseffektivt på lang sikt. Bruk av EHR-systemer lar sykehus spare kostnader gjennom redusert papirarbeid, forbedret faktureringseffektivitet og lavere feilrater.
- Overholdelse av regelverk. EHR-systemer standardiserer dokumentasjon og rapportering, noe som til syvende og sist sikrer overholdelse av ulike helseregelverk.
Viktige funksjoner i et effektivt EHR-system
For å lære hvordan man lager EHR-programvare må man tenke på funksjonalitetene man trenger. Funksjoner kan variere fra system til system, men det er flere man ikke kan gå glipp av:

Pasientadministrasjon
Pasientadministrasjonsfunksjoner lar helsepersonell opprette og vedlikeholde elektroniske journaler for hver pasient. Denne funksjonen er todelt og omfatter følgende:
- Pasientjournaler. Disse lagrer en pasients medisinske historie, inkludert demografi, allergier, medisiner, laboratorieresultater, og så videre.
- Pasientportal. Denne plattformen lar pasienter se sine medisinske journaler, bestille timer, be om medisinskrifter og kommunisere direkte med legene sine.
Timebestilling
Timebestilling lar pasienter bestille timer hos legene sine via selve EHR-systemet eller en pasientportal. Vanligvis kommer denne funksjonen med automatiske timepåminnelser.
Fra helsepersonellets side muliggjør denne funksjonaliteten timeadministrasjon: planlegging, ombooking eller kansellering.
Resepthåndtering
Resepthåndtering muliggjør følgende:
- Elektronisk forskriving (e-resept). Helsepersonell forskriver medisiner til pasienter online og overfører reseptene til apotek.
- Sjekk av medikamentinteraksjoner. Leger kan gjennomgå pasientdata og utføre sjekker av medikamentinteraksjoner for å sikre pasientsikkerhet.
- Påfyllshåndtering. Pasienter kan be om medisinpåfyll online.
Rapporteringsverktøy
Rapportering er en viktig funksjon for både helsepersonell og pasienter.
Ved å utnytte rapporteringsverktøy får helseorganisasjoner en omfattende oversikt over pasientdata, kvalitetsmål for behandling og praksisytelse. De kan også analysere disse dataene for å foreslå forbedringer i pasientbehandlingen.
Pasienter får i sin tur en visuell fremstilling av sine behandlingsplaner, planlagte sykehusbesøk og mer.
Fakturering og fakturering
Utvikling av EHR-programvare er rett og slett umulig uten faktureringsfunksjoner. Sykehus og helsepersonell krever verktøyene som er nødvendige for å forenkle betalinger. Noen av disse kan inkludere:
- Fakturering. Dette muliggjør opprettelse og innsending av krav.
- Fakturautstedelse. Dette verktøyet lar deg generere og sende fakturaer til pasienter.
- Betalingsbehandling. EHR-systemer kan integreres med online betalingssystemer for pasientbetalinger.
- Forsikringsverifisering. Dette muliggjør verifisering av pasientens forsikringsdekning.
Overholdelse og sikkerhet
Overholdelse og sikkerhet sikrer etterlevelse av regulatoriske krav og pasientdatasikkerhet. Rollebaserte tilgangskontroller, kryptering, multifaktorautentisering, digitale signaturer og regelmessige sikkerhetsrevisjoner er eksempler på beskyttelsestiltak. Overholdelse av HIPAA, GDPR og andre forskrifter garanterer pasientinformasjonens personvern.
Mobil tilgjengelighet og skyintegrasjon
Mobil tilgjengelighet lar helsepersonell og pasienter få tilgang til et EHR-system når som helst, hvor som helst. Dette krever bygging av en dedikert mobilapp eller en EHR-plattform som støtter mobile enheter. Appen kan samle inn og analysere data fra helsesporingsenheter for å overvåke ulike parametere som hjertefrekvens, skritt, forbrente kalorier, søvnmønstre, oksygenmetning i blodet, elektrokardiogram (EKG), kroppstemperatur, hydreringsnivåer osv. Å hoste et EHR-system i skyen tilbyr skalerbarhet, fleksibilitet og kostnadseffektivitet.
Hvordan AI forbedrer EHR-funksjonaliteten
EHR-systemer gjennomgår en overgang i leverandørinteraksjon gjennom implementering av kunstig intelligens. Integrasjonen av AI-funksjoner vil forbedre løsningen din gjennom disse funksjonene:
- Prediktiv analyse analyserer pasientjournaler via AI for å forutsi medisinske problemer som kan oppstå eller anbefale rettidige forebyggende tiltak.
- NLP-verktøyet for naturlig språkbehandling (NLP) transformerer legers talekommentarer til strukturert pasientinformasjon i smarte journalføringsfunksjoner.
- Systemet identifiserer automatisk uregelmessige mønstre eller medisinuteglemmelser, og forbedrer dermed pasientresultatene.
- Systemet har klinisk beslutningsstøtte der AI-drevne verktøy presenterer behandlingsanbefalinger basert på pasienthistorikk kombinert med symptomdata.
Systemets funksjoner bidrar til å redusere klinisk arbeid og muliggjør raske, presise vurderinger, noe som er spesielt viktig i akutte situasjoner.
Bygging av et EHR-system: En trinnvis veiledning
Nå som du kjenner de essensielle EHR-funksjonene, er det på tide å utforske hovedsaken: hvordan utvikle EHR-programvare. JetBase har utarbeidet en detaljert oversikt over trinnene involvert:
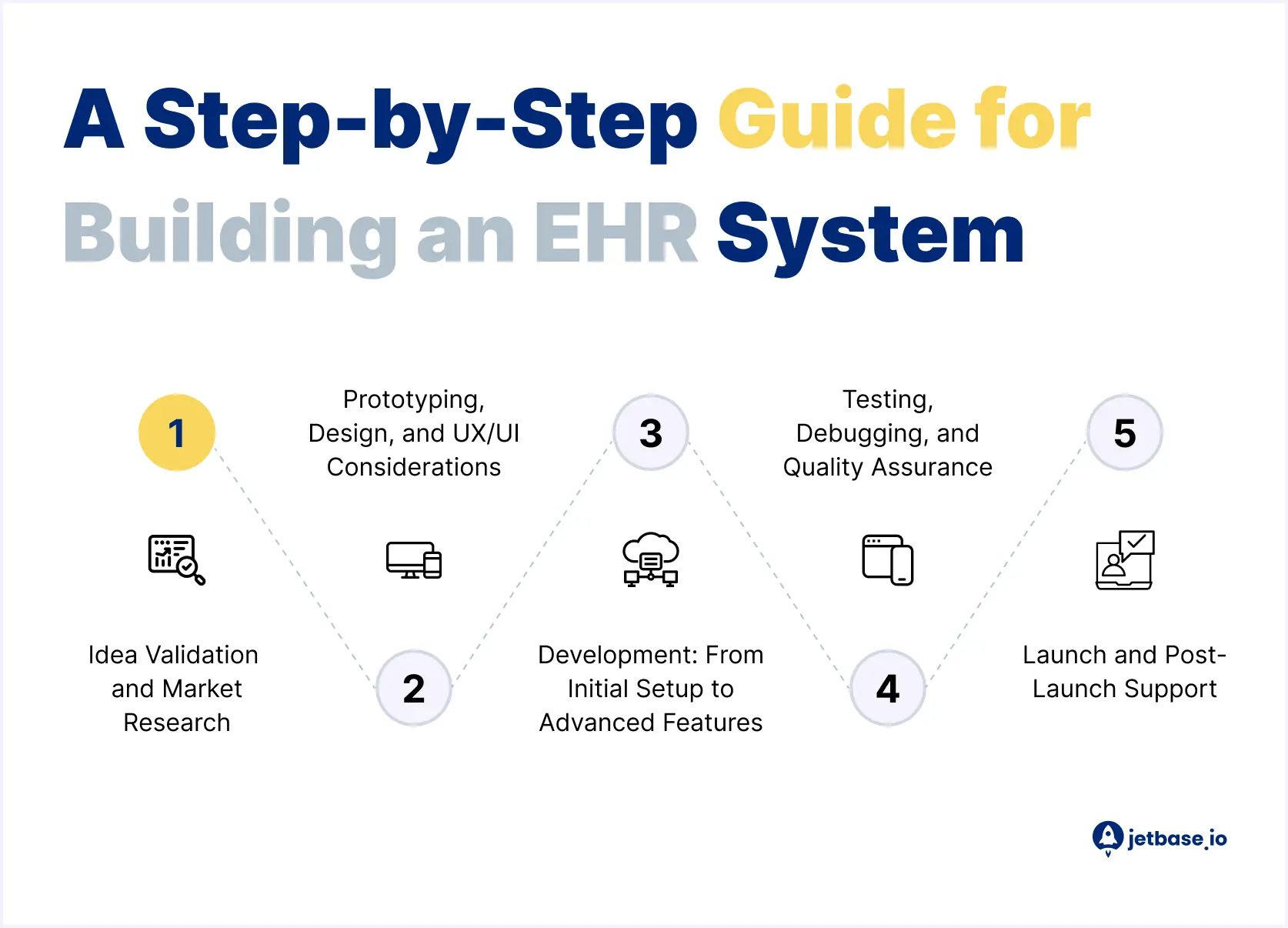
1. Idévalidering og markedsundersøkelser
Før selve utviklingen av EHR-systemet, bør du validere ideen din og utføre grundige markedsundersøkelser.
Først, definer din nisje. Du antar kanskje at det å lage et EHR-system allerede definerer din nisje. Imidlertid er EHR-markedet stort, og det er også ditt potensielle publikum.
Deretter utfører du følgende sjekker:
- Undersøk eksisterende løsninger og identifiser en spesifikk nisje eller et udekket behov systemet ditt kan adressere.
- Bestem størrelsen på helseorganisasjonen du bygger programvaren for.
- Fokuser på en klar målgruppe.
- Undersøk dine konkurrenter og deres styrker og svakheter.
- Evaluer den totale markedsstørrelsen og vekstpotensialet for løsningen din.
- Utfør intervjuer og spørreundersøkelser med potensielle brukere for å samle tilbakemeldinger om deres smertepunkter og ønskede funksjoner.
Etter dette må du ha en klar forståelse av din nisje, målgruppe og konkurransefordel.
2. Prototyping, design og UX/UI-hensyn
Når du har validert ideen din for et EHR-system, fortsetter du med prototyping. Som en del av denne prosessen dekker du følgende:

Deretter lager du prototyper for å visualisere systemets funksjonalitet og brukergrensesnitt. Samle inn brukerfeedback på prototypene for å forbedre designet.
Med en ferdig prototype, går du videre til UX/UI-designet for EHR-systemet ditt. Lag wireframes og brukerreiser som vil vises i programvarens endelige versjon. Design med brukervennlighet, tilgjengelighet og intuitiv navigering i tankene.
3. Utvikling: Fra innledende oppsett til avanserte funksjoner
EHR-programvareutvikling kan deles inn i flere faser. Slik bygger du et EHR-system gradvis:
- Innledende oppsett. Etabler infrastrukturen lokalt eller dra nytte av den skybaserte modellen.
- Utvikling av kjernefunksjonalitet. Implementer essensielle funksjoner som pasientadministrasjon, timebestilling, resepthåndtering og andre.
- Integrasjon av tredjepartssystemer. Integrer ditt EHR-system med eksisterende laboratoriesystemer, apotek og annen relevant helseprogramvare.
- Utvikling av avansert funksjonalitet. Vurder å implementere avanserte funksjoner som klinisk beslutningsstøtte, meldinger og mer.
- Sikkerhet og ytelse. Innføre sikkerhetstiltak, sikre overholdelse av regelverk, og optimalisere kode for effektiv drift av EHR-systemet.
4. Testing, feilsøking og kvalitetssikring
Utføre ulike typer testing for å identifisere feil og mangler i EHR-systemet ditt før lansering. Gjennomfør enhets-, integrasjons-, system-, sikkerhets- og brukerakseptansetesting.
Fiks feilene du har funnet gjennom grundig feilsøking og kvalitetssikringsprosesser. Sørg for at systemet ditt følger nødvendige forskrifter og datasikkerhetsstandarder gjennom hele testfasen.
5. Lansering og støtte etter lansering
Arbeid med lanseringsplanen for EHR-systemet ditt. For å markedsføre programvaren din vellykket, vurder følgende:
- Utvikle opplæringsmateriell og gi kontinuerlig støtte til brukere for å sikre at de bruker systemet effektivt.
- Etablere en markedsføringsstrategi for å nå din målgruppe.
- Migrere eksisterende pasientdata fra tidligere systemer til ditt nye EHR hvis nødvendig.
Etter at du har lansert EHR-programvaren din, ta vare på kontinuerlig vedlikehold og støtte. Sørg for regelmessige feilrettinger og oppdateringer for å holde systemet ditt relevant.
 Overholdelse og sertifisering i EHR-programvareutvikling
Overholdelse og sertifisering i EHR-programvareutvikling
Som vi allerede har nevnt, er overholdelse av regelverk et krav i EHR-programvareutvikling. Her er hensynene du bør ta:
HIPAA-overholdelse

Health Insurance Portability and Accountability Act (HIPAA) er lovgivningen som sikrer beskyttelsen av pasienters helseinformasjon i USA. Det er 75 sikkerhetsprotokoller programvaren din må overholde under HIPAA.
Generelt, for å fullt ut følge denne forskriften, må du ta tak i følgende:
- Sikre sikkerhetstiltak for å beskytte pasientens helseinformasjon. Dette inkluderer strenge tilgangskontroller, sikkerhetsrevisjoner og kryptering.
- Garantere personvern for helseinformasjon og la pasienter få tilgang til, endre og be om rapportering av utlevering av deres data.
GDPR og andre regulatoriske hensyn

I tillegg til HIPAA, som opererer innenfor USA, kan det hende du må overholde andre forskrifter som gjelder for regioner som Den europeiske union. I dette tilfellet må du sikre overholdelse av General Data Protection Regulation (GDPR). Denne loven har strengere samtykkekrav sammenlignet med HIPAA.
I tillegg må du sørge for at EHR-systemet ditt følger HL7 – internasjonale standarder for datadeling mellom helsepersonell.
Oppnå sertifisering for EHR-systemer
Et tilpasset EHR-system må også overholde visse industristandarder. En slik er en sertifisering fra Office of the National Coordinator for Health Information Technology (ONC HIT) i USA. Dette programmet sikrer at EHR-systemer oppfyller spesifikke kriterier for interoperabilitet, sikkerhet og funksjonalitet.
EU-baserte systemer må oppnå EuroRec-sertifiseringen, som ligner på ONC HIT.
Interoperabilitet og HL7/FHIR-standarder
Et EHR-system trenger interoperabilitetsfunksjoner for å muliggjøre jevn datautveksling mellom helsepersonell. HL7 og FHIR gir standardene som trengs for dette formålet.
- Meldingsstandardene som brukes for utveksling av helsedata mellom systemer, defineres gjennom HL7 (Health Level 7).
- Helseorganisasjoner bruker FHIR (Fast Healthcare Interoperability Resources) som tilbyr en nettbasert standard for å fremskynde og forbedre datadelingskapasiteten.
Implementeringen av disse standardene garanterer at systemet ditt vil fungere gjennom disse mulighetene:
- Systemet må utveksle data med laboratorier så vel som sykehus og apotek.
- Bærbare enheter sammen med telemedisin-apper blir tilgjengelige via systemet.
- Flere elektroniske plattformer bør gi pasienter tilgang til sine medisinske journaler for å vise og administrere dem.
Kostnadsanalyse av utvikling av et EHR-system
Å bygge et EHR-system krever betydelige investeringer, og den endelige prisen avhenger typisk av:
- Kompleksiteten og antall funksjoner.
- Valgt utviklingstilnærming, enten internt utviklingsteam, outsourcing, eller en frilans EHR-utvikler.
- Størrelsen og plasseringen av utviklingsteamet ditt.
- Teknologistakken som brukes for EHR-systemet.
- Infrastrukturkostnadene.
La oss estimere den omtrentlige prisen for en EHR-løsning, gitt den gjennomsnittlige outsourcingraten på $50. Her er prosessene involvert i utviklingen, deres tidslinjer og kostnader:
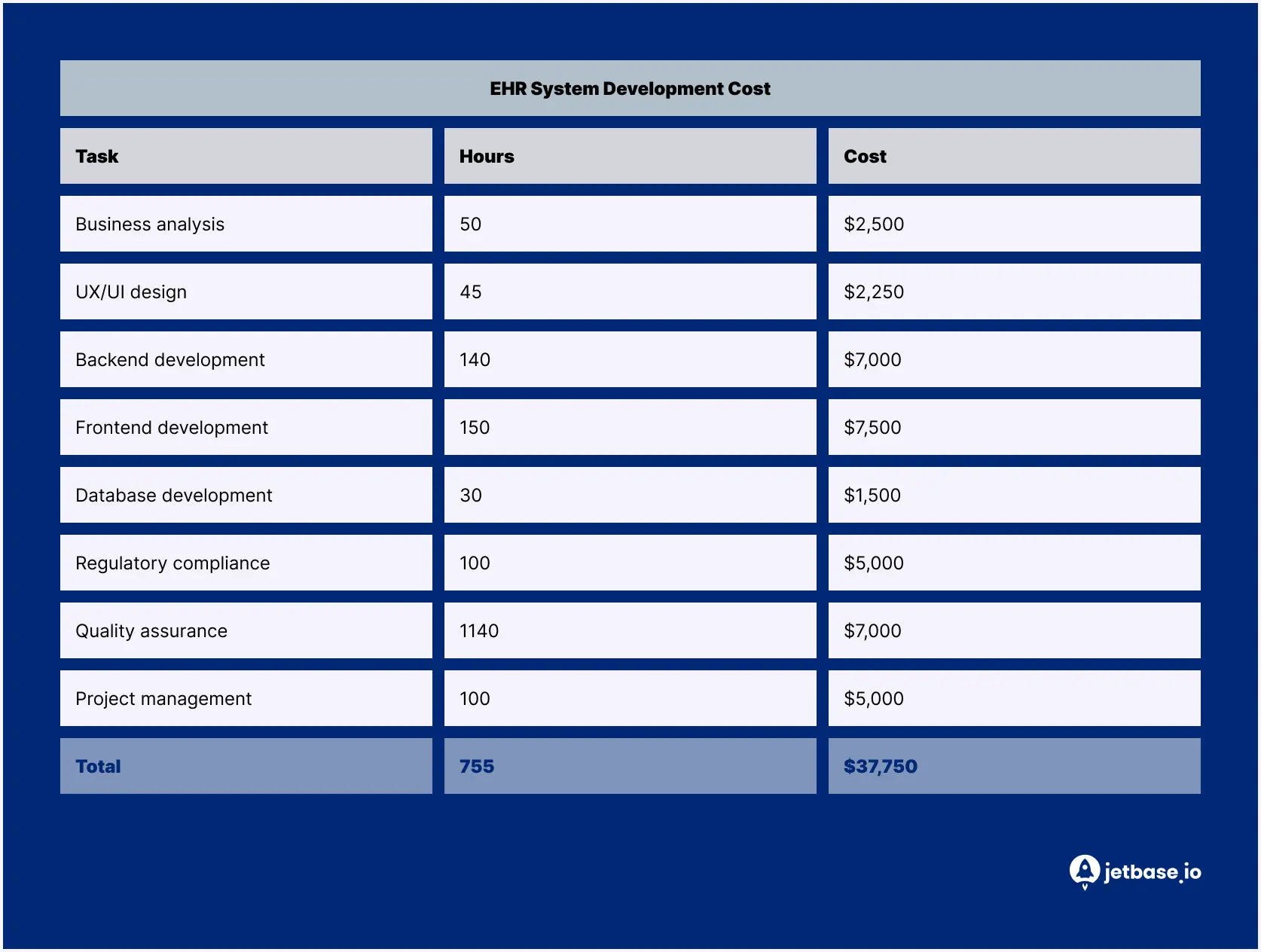
Dette er imidlertid bare estimater. For å få et mer nøyaktig bilde, kontakt JetBase-ekspertene.
Velge en utviklingspartner for ditt EHR-system
Å lære å lage et EHR-system er en kompleks oppgave. Derfor er det best å delegere utviklingen til profesjonelle. Men hvordan vet du om din utviklingspartner er "den rette"? Her er flere tips:
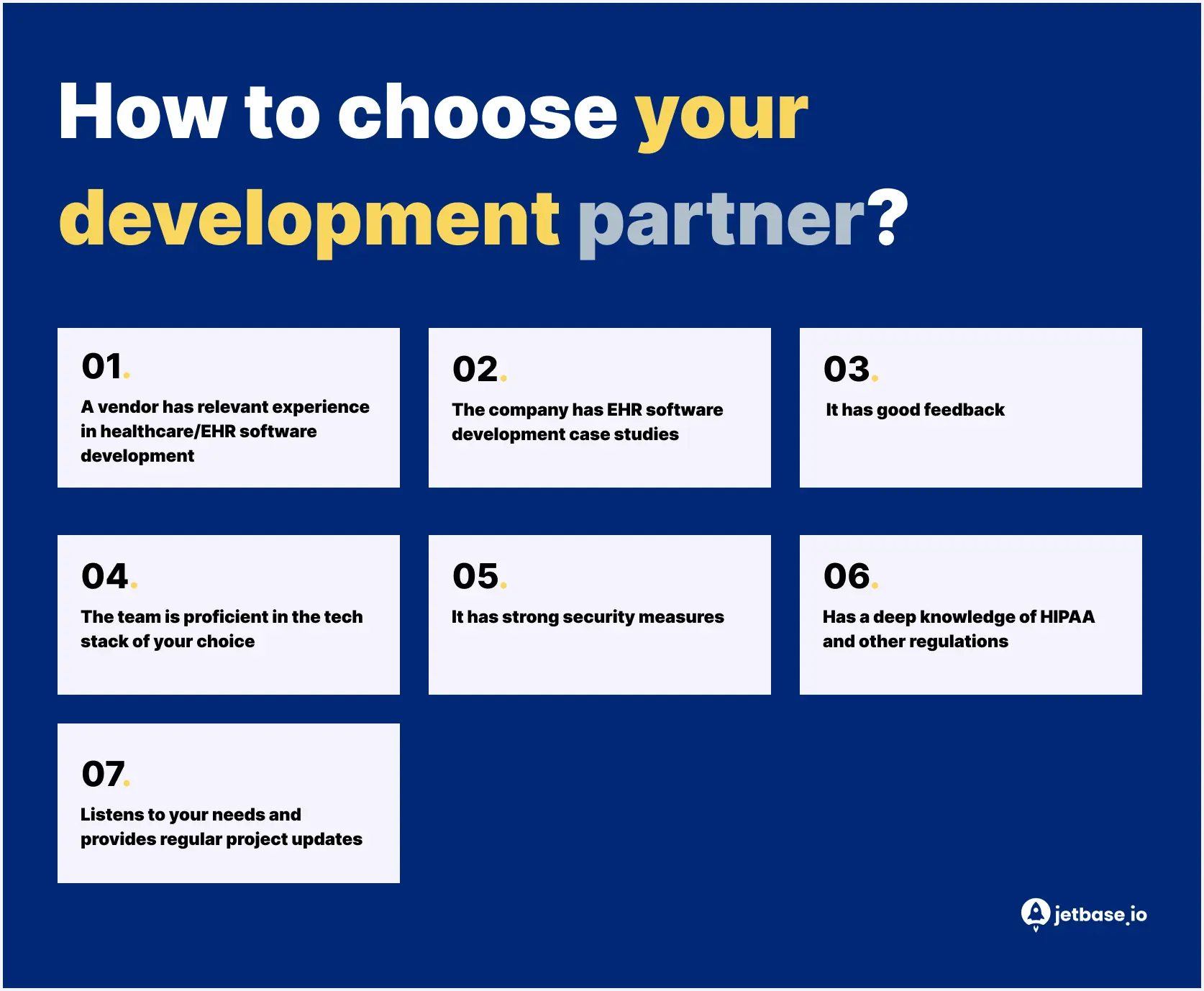
Alternativt kan du hoppe over tipsene ovenfor og velge å samarbeide med JetBase. Hvordan kan vi hjelpe?
Vi har over 5 års erfaring innen programvareutvikling for helsesektoren og 10 års erfaring innen programvareutvikling. Derfor er teamet vårt kjent med sikkerhetstiltak, relevante forskrifter og teknologier som brukes i EHR-systemer. Vi kan bygge EHR-programvare fra bunnen av, oppdatere eldre løsninger eller integrere EHR i din eksisterende plattform. Kontakt oss i dag for en gratis konsultasjon og et mer nøyaktig estimat.
For eksempel, da teamet vårt jobbet med mobilappen for helsesektoren, måtte vi muliggjøre fjernpasientovervåking. For å oppnå dette introduserte vi påminnelser som oppmuntret til regelmessige helsesjekker via tilkoblede enheter, og lot leger og pasienter få tilgang til og sammenligne helsedata. Vi inkluderte også:
- Historikk over helsemålinger.
- Medisinsporing.
- Datautveksling mellom pasienter og leger.
Som et resultat leverte vi et produkt som forenkler helseadministrasjon og muliggjør sømløs datadeling for alle involverte parter.
For mer innsikt i vår erfaring, sjekk gjerne ut vår portefølje.
Vanlige utfordringer og løsninger i EHR-utvikling
Å bygge et EHR-system er ikke så enkelt som det kan virke. Under prosessen kan du møte visse utfordringer og begrensninger. Men den gode nyheten er at det alltid finnes en løsning.
Tekniske utfordringer og hvordan man overvinner dem
På den tekniske delen av EHR-programvareutvikling kan du slite med følgende:
- Sikkerhetsimplementering. EHR-systemer inneholder sensitive pasientdata, noe som gjør dem sårbare for cyberangrep. For å redusere risikoen for datainnbrudd, introduser rollebaserte tilgangskontroller, datakryptering, multifaktorautentisering og andre tiltak.
- Systemintegrasjon. EHR-programvare krever ofte integrasjon med apotek, laboratorier og andre leverandører. For å lette en sømløs forbindelse, stol på HL7-standarden og sørg for at utviklingsteamet ditt har relevant ekspertise innen integrasjon av helsedata.
- Skalerbarhet. Etter hvert vil EHR-systemet ditt måtte håndtere større belastninger. Bygg derfor programvaren din med skalerbarhet i tankene. Vurder en skybasert løsning som kan håndtere økt trafikk og datalagringskrav.
Brukertilpasning og beste praksis for opplæring
Andre hindringer er knyttet til sluttbrukerne av EHR-systemet ditt. Her er hva du potensielt må håndtere:
- Motstand mot endring. Noen helsepersonell kan nøle med å ta i bruk et nytt EHR-system, spesielt hvis de er komfortable med det de allerede bruker. For å vekke interessen deres, tilby detaljerte opplæringsmaterialer og gi støtte underveis. Samle inn tilbakemeldinger og løs eventuelle brukervennlighetsproblemer umiddelbart.
- Systemkompleksitet. EHR-programvare kan være for kompleks for en vanlig bruker. Derfor bør du fokusere på brukervennlighet. Gjør grensesnittet intuitivt og enkelt å navigere for brukere med ulik grad av teknisk ekspertise.